
Airofit wurde entwickelt, um Menschen zu helfen, die an Asthma und COPD leiden
Das Gerät, aus dem schließlich der Airofit-Atemtrainer wurde, wurde ursprünglich von AMBU entwickelt und getestet – einem internationalen dänischen MedTech-Unternehmen, das medizinische Geräte für Krankenhäuser und Rettungsdienste entwickelt und herstellt. Es wurde als medizinisches Hilfsmittel für Patienten konzipiert, die an Asthma und COPD leiden.
Warum Inspiratorisches Muskeltraining (IMT)?
Eine primäre Schwäche der Inspirationsmuskulatur sowie die Auswirkungen der statischen und dynamischen Hyperinflation als Folge einer Atemwegsobstruktion führen zu einer Schwächung der Inspirationsmuskulatur und zu einer Erhöhung der elastischen Atemarbeit. Die daraus resultierende neuro mechanische Dissoziation (ein Ungleichgewicht zwischen Bedarf und Kapazität) verstärkt das Gefühl der Dyspnoe. Siehe Auszug aus “Respiratory Muscle Training: Theory and Practice” (McConnell, 2013) für eine umfassende Beschreibung.
Darüber hinaus bietet eine aktuelle Übersichtsarbeit von O’Donnell und Kollegen (O’Donnell, Milne, James, de Torres, & Neder, 2019) einen maßgeblichen, aktuellen Überblick über die Mechanismen, die zur Dyspnoe bei Patienten mit COPD beitragen. Sie kommen zu folgendem Schluss:
“Ein gemeinsamer Weg zur Linderung der Dyspnoe und zur Verbesserung der Belastungstoleranz bei allen therapeutischen Interventionen (Bronchodilatatoren, Bewegungstraining, ambulanter Sauerstoff, inspiratorisches Muskeltraining und Opiatmedikamente) ist eine verringerte neuromechanische Dissoziation des Atmungssystems”.
Belege für IMT bei Patienten mit COPD
Chronisch obstruktive Lungenerkrankung (COPD) ist ein Oberbegriff für bestimmte Lungenkrankheiten wie Emphysem, chronische Bronchitis und refraktäres Asthma (COPD Foundation). Das Leben mit COPD schränkt Menschen in ihrer körperlichen Aktivität ein. Airofit-Benutzer, die an solchen Krankheiten leiden, behaupten, dass sie ihre Vitalkapazität und ihr allgemeines Wohlbefinden innerhalb weniger Wochen nach Beginn des Trainings mit dem Gerät verbessern können.
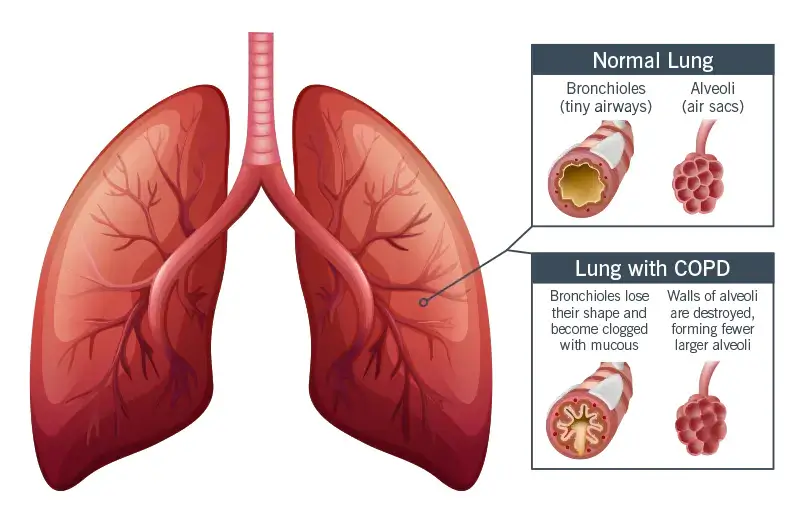
Die stärkste und solideste Form der Evidenz ist die, die durch systematische Überprüfungen und Meta-Analysen gewonnen wurde. Die jüngste davon für IMT und COPD wurde 2018 veröffentlicht (Beaumont, Forget, Couturaud, & Reychler, 2018). Basierend auf ihrer Analyse von 43 Studien kamen Beaumont und Kollegen zu dem Schluss, dass:
“IMT mit Schwellengeräten verbessert die inspiratorische Muskelkraft, die körperliche Leistungsfähigkeit und die Lebensqualität und verringert die Dyspnoe.”
Darüber hinaus untersuchte eine aktuelle physiologische Studie aus dem Labor von O’Donnell die Auswirkungen der IMT auf die Zwerchfellaktivierung und die Belastungsdyspnoe (Langer et al., 2018), was die Grundlage für die physiologischen Mechanismen aufzeigt, die den Vorteilen der IMT zugrunde liegen. Die Studie zeigte, dass,
“Eine 8-wöchige, teilweise überwachte IMT zu Hause verbesserte die Atemmuskelkraft und -ausdauer, die Dyspnoe und die Belastungsausdauer. Die Erleichterung der Dyspnoe trat in Verbindung mit einer geringeren Aktivierung des Zwerchfells im Vergleich zum Maximum auf, ohne dass es zu signifikanten Veränderungen der Ventilation, des Atemmusters und des operativen Lungenvolumens kam”.
Siehe auch die von O’Donnell und Kollegen in ihrer Analyse der zugrundeliegenden Mechanismen im Jahr 2019 angeführten Belege (O’Donnell et al., 2019).
Beweise für IMT bei Asthmapatienten
Laut dem Global Asthma Report 2018 sind weltweit 339 Millionen Menschen von Asthma betroffen. Athleten, die Airofit verwenden und an Asthma leiden, haben positive Rückmeldungen in Bezug auf die Verbesserung der Art und Weise, wie sie mit der Krankheit umgehen.
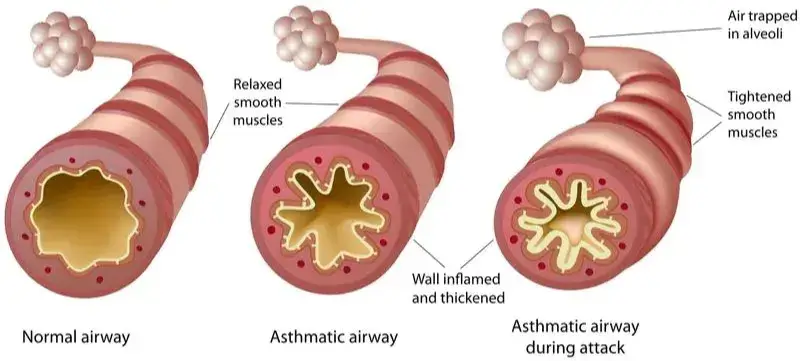
Zu den Auswirkungen der IMT bei Asthmapatienten gibt es weitaus weniger Forschungsergebnisse. Eine systematische Cochrane-Überprüfung aus dem Jahr 2013 (Silva et al., 2013) kam zu folgendem Schluss,
“In dieser Übersichtsarbeit gibt es keine schlüssigen Beweise, die ein Atemmuskeltraining bei Asthma unterstützen oder widerlegen. Die Evidenz war durch die geringe Anzahl von Studien mit wenigen Teilnehmern begrenzt…”.
Ungeachtet dessen gibt es eine Reihe von Ähnlichkeiten zwischen den neuromechanischen Mechanismen, die die Dyspnoe bei akutem Asthma und bei COPD verstärken. Dementsprechend liegt die Vermutung nahe, dass die IMT zumindest für einige Menschen mit Asthma die gleichen Vorteile hat, wie sie für Patienten mit COPD gezeigt wurden (Beaumont et al., 2018; O’Donnell et al., 2019). Darüber hinaus, basierend auf der Beobachtung, dass,Übersetzt mit www.DeepL.com/Translator (kostenlose Version)
“IMT verringert nachweislich die Dyspnoe, erhöht die inspiratorische Muskelkraft und verbessert die körperliche Leistungsfähigkeit bei Asthmatikern”, empfahl ein narrativer Review aus dem Jahr 2016 (Shei, Paris, Wilhite, Chapman, & Mickleborough, 2016), dass: “Um konkretere Empfehlungen für IMT als wirksame und kostengünstige Ergänzung zu herkömmlichen Asthmabehandlungen zu entwickeln, empfehlen wir, ein Standardbehandlungsprotokoll zu entwickeln und in einer placebokontrollierten klinischen Studie mit einer großen repräsentativen Stichprobe zu testen”.
Die jüngste randomisierte kontrollierte Studie zur IMT bei Patienten mit Asthma (Duruturk, Acar, & Dogrul, 2018) kam zu dem Schluss: “Diese Ergebnisse deuten darauf hin, dass IMT eine wirksame Modalität zur Verbesserung der Atemmuskelkraft, der körperlichen Leistungsfähigkeit, der Lebensqualität, der Aktivitäten des täglichen Lebens, der verringerten Wahrnehmung von Dyspnoe und Müdigkeit bei Asthmapatienten sein kann.”
Einschlägige medizinische Studien:
Effects of inspiratory muscle training in COPD patients: A systematic review and meta-analysis (2018).
Effect of Inspiratory Muscle Training in the Management of Patients With Asthma: A RANDOMIZED CONTROLLED TRIAL (2018)
Inspiratory muscle training reduces diaphragm activation and dyspnea during exercise in COPD (2018)
Respiratory Muscle Training: Theory and Practice (2013)
Dyspnea in COPD: New Mechanistic Insights and Management Implications. (2019)
The role of inspiratory muscle training in the management of asthma and exercise-induced bronchoconstriction. (2016)
Inspiratory muscle training for asthma. (2013)
References:
Beaumont, M., Forget, P., Couturaud, F., & Reychler, G. (2018). Effects of inspiratory muscle training in COPD patients: A systematic review and meta-analysis. Clin Respir J, 12(7),2178-2188. doi:10.1111/crj.12905
Duruturk, N., Acar, M., & Dogrul, M. I. (2018). Effect of Inspiratory Muscle Training in the Management of Patients With Asthma: A RANDOMIZED CONTROLLED TRIAL. J Cardiopulm Rehabil Prev, 38(3), 198-203. doi:10.1097/HCR.0000000000000318
Langer, D., Ciavaglia, C., Faisal, A., Webb, K. A., Neder, J. A., Gosselink, R., . . . O’Donnell, D. E. (2018). Inspiratory muscle training reduces diaphragm activation and dyspnea during exercise in COPD. J Appl Physiol (1985), 125(2), 381-392. doi:10.1152/japplphysiol.01078.2017
McConnell, A. K. (2013). Respiratory Muscle Training: Theory and Practice (1st ed.). Oxford: Churchill Livingstone.
O’Donnell, D. E., Milne, K. M., James, M. D., de Torres, J. P., & Neder, J. A. (2019). Dyspnea in COPD: New Mechanistic Insights and Management Implications. Adv Ther. doi:10.1007/s12325-019-01128-9
Shei, R. J., Paris, H. L., Wilhite, D. P., Chapman, R. F., & Mickleborough, T. D. (2016). The role of inspiratory muscle training in the management of asthma and exercise-induced bronchoconstriction. Phys Sportsmed, 44(4), 327-334.doi:10.1080/00913847.2016.117654
Silva, I. S., Fregonezi, G. A., Dias, F. A., Ribeiro, C. T., Guerra, R. O., & Ferreira, G. M. (2013). Inspiratory muscle training for asthma. Cochrane Database Syst Rev(9), CD003792. doi:10.1002/14651858.CD003792.pub2
“Nach 8 Tagen Training mit Airofit habe ich es geschafft, vier meiner persönlichen Rekorde zu brechen. Obwohl ich Asthmatiker bin, konnte ich das hochintensive Training ohne meine Medikamente durchstehen.”

RASMUS STEENBERG
Swimmer, Nordic Youth Champion
“Nach 3 Monaten Training mit Airofit habe ich nun die dänische Meisterschaft für Mannschaften gewonnen. Das Beste daran ist, dass ich meine Asthmamedizin nicht gebraucht habe.”

MAGNUS ANDERSEN
Swimmer, Danish Champion for teams

Expert Autor: Sean Coakley
Sean hat über 25 Jahre Erfahrung im Atemtraining und einen wissenschaftlichen Hintergrund in Ernährungswissenschaften und Epidemiologie.






